ドライアイ
ドライアイは眼の乾きや異物感などの不快感の原因となる病気です。一般的にはあまり病気として認識されることが多くないため、ドライアイに悩む方もあまり眼科を受診することは多くありませんが、適切に管理を行う事で、症状が軽減して日常生活の質が上がることが期待できます。
当院ではドライアイの病状に応じて点眼薬の使い分けを心がけており、必要に応じて薬剤の併用や、涙点プラグや涙点閉鎖術などの外科的治療を行っています。ドライアイでお悩みの方はお気軽にご相談ください。
ドライアイとは
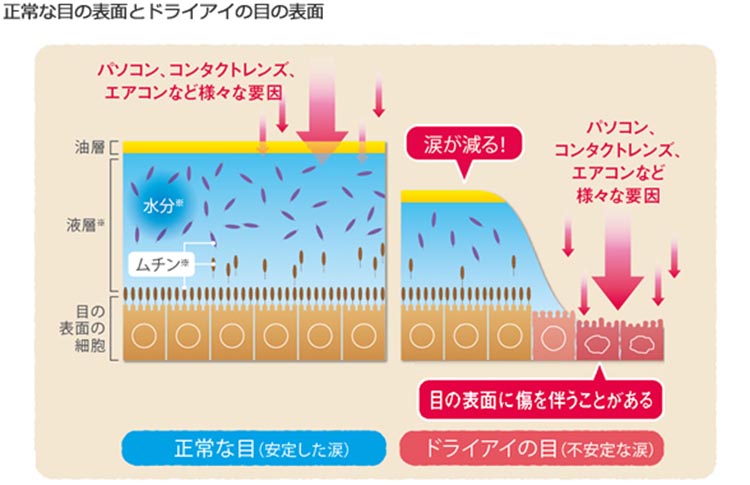
ドライアイとは、眼の表面を潤して保護する役割を担っている涙液(なみだ)の量が減ったり、質的に蒸発しやすくなったりすることによって起こる、慢性的な眼の不快感を伴う病気です。エアコンの使用頻度の増加、スマートフォン・タブレットの普及、コンタクトレンズの使用などにより、ドライアイの有病率は近年増加傾向にあり、現在は全人口の15~20%がドライアイと推定されています。
ドライアイは、眼が乾くという典型的な症状の他に、眼が疲れやすい、ゴロゴロする・痛む、霞んで見づらい、眩しいなどの症状の原因となることがあるます。
ドライアイのメカニズム
ドライアイは長い間涙の量が減ることによって生じるものと考えられてきました。確かに涙の分泌量が減少することによって生じるドライアイもありますが、現在ではドライアイの大半は、「涙の量は保たれているのに眼の表面に留まる力が弱い」 ことによっていることが分かり、「涙液の安定性低下」 がドライアイの根幹であると考えられています。涙が眼の表面に留まりにくくなっている原因として、最も考えられているのが角膜や結膜にある「膜型ムチン」という成分です。細胞の表面はもともと疎水性(水を弾く性質)ですが、この膜型ムチンがあることで涙が伸びやすくなっています。この膜型ムチンが減っていることが、ドライアイの主な原因ではないかと考えられています。
ドライアイの検査、診察
- 問診
ドライアイの原因を探るために、眼の症状や生活習慣、既往歴などを伺います。 - 検査
ドライアイでは、以下のような検査を行います。
視力検査
眼科では最初に行われる検査です。ドライアイ以外に視力が低下する病気がないかどうかの鑑別に必要です。
細隙灯顕微鏡検査
診察室で顕微鏡を用いて眼の表面の状態を見る検査です。フルオレセインという色素で眼の表面を染色することで、表面の傷の状態や涙の蒸発しやすさをチェックすることができます。
シルマー試験
涙の分泌量を見る検査です。以前はよく行われていましたが、涙の分泌量はドライアイの診断に必須でなくなってからは行われることは少なくなりました。
ドライアイの治療
ドライアイは、治療を行わなくても症状が消えた状態を維持できる「病気が治る」状態になるということは基本的にありません。そのため、病気と付き合って継続して治療をしていく必要があります。ドライアイの治療は、大きく分けて点眼薬にて水分の補充をすることと、涙の通り道をふさぐことで、涙が貯留しやすくする治療があります。
点眼治療
従来は外から水分を補充する点眼薬が主流であり、主に人工涙液やヒアルロン酸の点眼が用いられていました。現在もそれらの点眼薬は使用されますが、第一選択として使用されることは少なくなりました。近年では眼の中から水分やムチンなどを出させる点眼薬が登場してきたため、このような点眼薬が第一選択として用いられています。眼表面の炎症がドライアイに関与していると推察される場合には、ステロイドを使用することもあります。
涙点閉鎖治療
点眼薬で効果が得られない場合や、効果が乏しい場合は、涙点閉鎖による治療を行います。 涙の排出口である涙点を閉じ、涙の流出を抑えて、涙を目の表面に十分にためる方法です。涙点にシリコン製プラグを挿入したり、コラーゲンを注入したりすることで治療を行います。高度のドライアイで永続的な効果を期待する場合は、涙点閉鎖術という手術を行います。
小児の近視進行抑制治療
小児近視について
近年、世界的に小児近視の増加と高度化は大きな問題になってきています。
そのため、小児近視に対する進行予防治療が試みられてきていますが、明確なエビデンスのある治療法は限られています。
治療のエビデンスと安全性について報告されている治療法としては、低濃度アトロピン点眼、オルソケラトロジー、多焦点コンタクトレンズ、累進屈折力レンズ眼鏡、レッドライト療法がありますが、当院では低濃度アトロピン点眼治療を取り入れて行っています。
低濃度アトロピン点眼療法
アトロピンは目の中の毛様体筋を弛緩させて調節機能を取り除く効果のある薬剤です。古い薬剤であり、以前より動物実験や臨床研究において強力な近視進行抑制効果があることは判明していました。
しかし、これまで報告されていた1%や0.5%のアトロピン点眼は、近視進行抑制効果は優れているものの、瞳孔が散大することによるまぶしさや、ピントの調節能力の低下といった非常に見づらくなる副作用が強く、臨床的に使用が難しい状況でした。
そこで、シンガポールの研究グループは低濃度(0.01%、0.025%)のアトロピン点眼を使用して、近視進行抑制効果の検証を行いました。この研究において、0.01%アトロピン点眼は約60%の近視進行抑制効果があり、また1%アトロピンに見られた副作用がほとんど見られず、高い安全性と有効性が示されました。
0.025%アトロピンは0.01%アトロピンよりも優れた近視進行抑制効果が見られましたが、まぶしさなどの副作用が若干多い結果でした。また、点眼中止後のリバウンド(近視進行再加速)が0.01%よりも多く見られました。
その後、日本でも複数施設における共同の低濃度アトロピンの臨床試験が行われました。その結果、日本人小児を対象とした成績では、0.01%アトロピンと比較して0.025%アトロピンは統計学的に有意に近視進行抑制効果が見られました。0.01%は、プラセボと比較すると近視進行抑制効果に統計学的有意差は見られたものの、シンガポールでの研究と比較して有効性は低く、臨床的意義があるとは言えない範囲の効果でした。
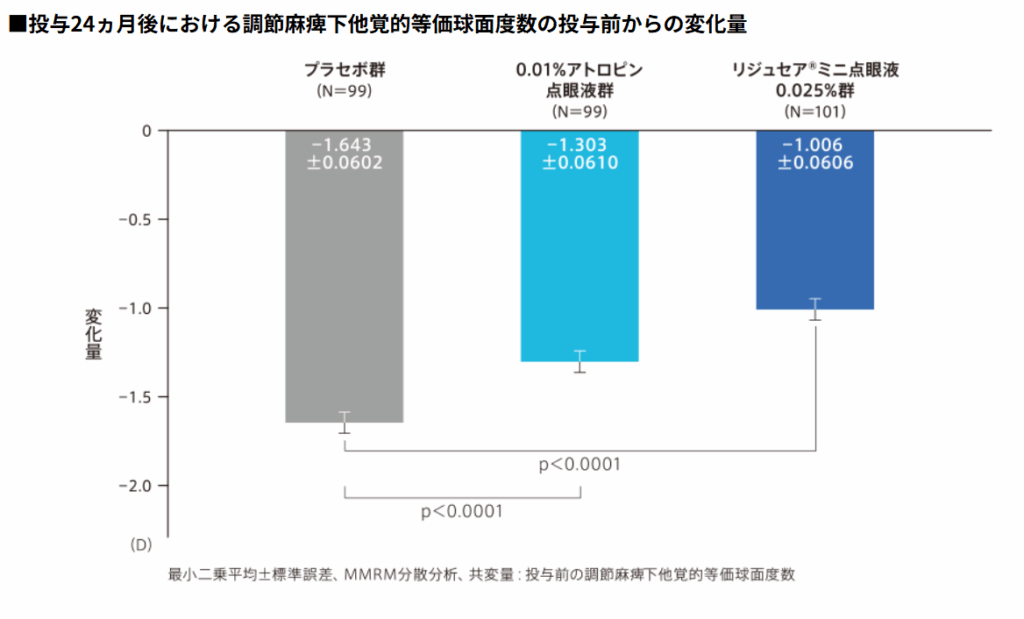
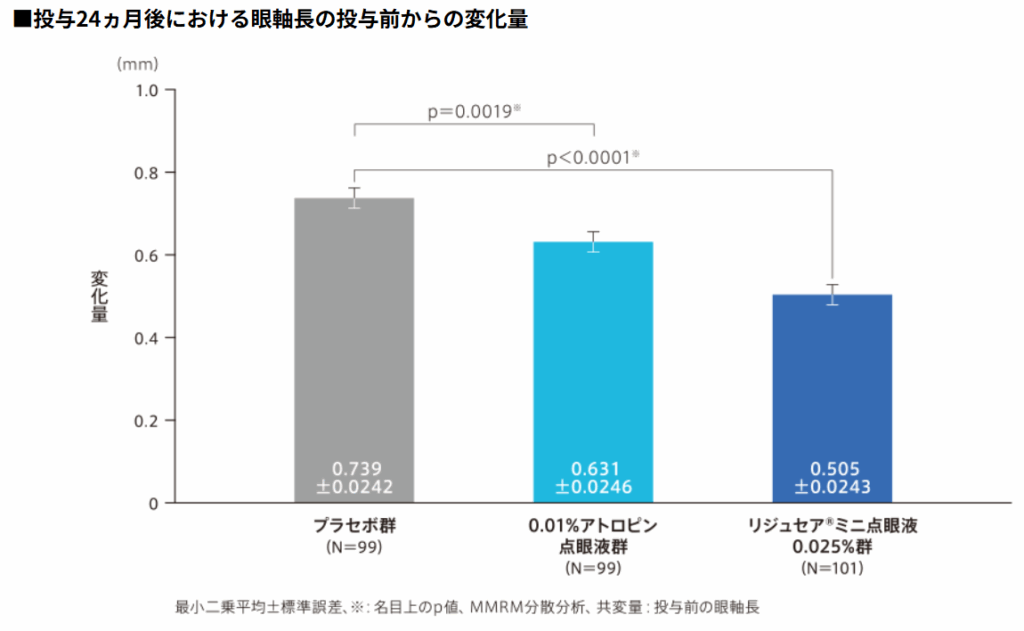
この結果を踏まえ、2025年5月より国内メーカーである参天製薬より、0.025%アトロピンである「リジュセアミニ」が販売されることとなりました(0.01%製剤は日本人小児における効果が不十分であるとの判断から製剤化されず)。そのため、当院ではこれまで海外から輸入した低濃度アトロピン製剤を使用しておりましたが、現在はリジュセアミニによる治療を行っております。
なお、治療効果は近視進行を抑制するものであり、すでに生じている近視が改善する訳ではありません。また全てのお子様に効果が望めるとは限りません。
治療の流れ
まず初診でご受診下さい。初診時は治療適応があるかどうかの判断を行いますので、保険診療となります。
- 治療適応ありとなった場合、別日で一度受診していただき治療を開始いたします。初回治療時より自由診療となります。
- 初回は眼軸長などの検査を行った上で点眼薬を1本(1ヶ月分)処方いたします。1ヶ月後に再診していただき、検査・診察ならびに点眼による副作用の有無をチェックします。問題なければその後は点眼薬を3本(3ヶ月分)処方致します。
- 以後3ヶ月ごとに受診していただき、検査・診察と点眼を3本処方します。
治療費用
- リジュセアミニ(0.025%アトロピン)
| 初回 | 検査、診察、点眼1本 | 7,700円(税込) |
|---|---|---|
| 2回目以降 | 検査、診察、点眼3本 | 16,500円(税込) |
