当院の緑内障診療の特徴
・緑内障の治療で最も大切なことは、眼圧(眼の内圧)を下げることです。
・しかし眼圧を下げると一口に言っても、緑内障には様々なタイプがあり、また視野の状態や眼圧など病状は患者さんごとに異なりますので、患者さんの個別の状態に応じた対応が必要になってきます。
・眼圧を下げる治療は目薬による治療が基本です。しかし、目薬で十分に眼圧が下降しない場合や、副作用で使えない場合などがあります。また、緑内障の病型や病状によっては、レーザー治療が極めて効果的な場合や、早急に手術治療が望ましい場合もあります。
・当院では、目薬の治療のみではなく、レーザー治療、手術治療など高度医療機関と同等の治療選択が可能です。治療のタイミングを失することのないよう、患者様ごとの状態に応じた個別治療を提案し、できる限り視野を維持していくよう努めております。
・手術治療としては、「線維柱帯切開術」「線維柱帯切除術」「エクスプレス挿入術」「プリザーフロマイクロシャント手術」を行っており、緑内障の病型や眼圧、視野の状況等を勘案して術式の選択をしています。
現在緑内障でお悩みの方や、検診で緑内障の疑いを指摘された方もお気軽にご相談ください。
緑内障とは
緑内障とは、眼に入ってきた光信号を脳に伝える視神経の線維がすり減っていき、視野(見える範囲)が欠けていく病気です。眼圧(眼の内圧)による神経への圧負荷によって視神経が傷んでいくことが最も大きな原因と言われていますが、睡眠時無呼吸症候群や喫煙、高血圧も、視神経の血流悪化から緑内障を進行させるリスクを高める要因と言われています。
一度傷んでしまった視野は戻すことができず、進行すると失明に至ります(日本では失明原因の第1位)。そのため、緑内障の治療は、視神経にかかる負担を軽減してなるべく視野の欠けが進行しないように、眼圧を下げる事を行います。
緑内障は自覚症状で気づくことが難しい病気であり、症状が出てきたころには高度に進行していることが少なくありません。
そのため、早期の発見と治療が重要です。

緑内障の種類
緑内障は、眼の内圧である眼圧がその人の視神経の耐えうる眼圧より高くなることで発症すると言われています。
眼圧は眼の中の水(房水)の量によって決まります。房水は毛様体で作られ、水晶体の前と瞳孔を通って前房に流れ、前房の隅である隅角から線維柱帯を経てシュレム管に入り、眼の外に出ていきます。眼圧は毛様体で作られる水の量と、シュレム管から出ていく水の量によって決まります。

原発閉塞隅角緑内障
隅角が狭いことにより、房水の流出が悪くなり眼圧が高くなる緑内障です。白内障が悪化要因になり、白内障手術が極めて有効な病型の緑内障です。
原発開放隅角緑内障
眼圧が高いものの、隅角が狭いなどの明らかな眼圧が高くなる要因のないタイプの緑内障です。シュレム管の手前にあるメッシュ状の組織である線維柱帯における房水の流出抵抗が高いことが原因と考えられています。
正常眼圧緑内障
眼圧が低いタイプの緑内障です。視神経の眼圧に対する抵抗力が低いことが要因と考えられています。
落屑緑内障
水晶体嚢(のう)に落屑物というフケ状物質が生じ、そのフケ状物質が隅角に蓄積して房水の流出が悪化して眼圧が高くなる緑内障です。眼圧の変動が大きく、眼圧上昇の程度が高度で、進行が早いのが特徴です。
ステロイド緑内障
目薬や飲み薬などでステロイドを使用していると、副作用で線維柱帯の目詰まりを起こしてくることがあります。ステロイドにより線維柱帯が目詰まりすることで眼圧が高くなる緑内障です。
血管新生緑内障
糖尿病などが原因で、虹彩や隅角に新生血管という異常な血管が生じることで、房水の流出が悪くなり、眼圧が高くなる極めて難治性の緑内障です。
続発緑内障
ぶどう膜炎(眼の中で炎症を起こす病気)や眼の手術などが原因で、房水の流出が悪くなり眼圧が高くなる緑内障です。
緑内障の検査
眼圧検査
眼圧検査は眼の内圧である眼圧を測定する検査です。
緑内障の進行に関わる重要な検査ですが、1日の中でも日内変動がありますので、治療開始前には複数回測定して基準となる眼圧を把握することが大切です。
また、角膜の厚みによって眼圧の値が実際より高く出たり、低く出たりするため、解釈にも注意が必要です(角膜が薄いと実際の眼圧より測定値が低く出ます)。
眼圧測定には接触型と非接触型がありますが、接触型は診察室で行う必要があるために診察に時間がかかり、そのため現在は非接触型眼圧測定が主流になっています。しかし、緑内障診療においてゴールドスタンダードの眼圧検査は診察室で行う接触型眼圧検査です。
当院では、緑内障診断時には接触型眼圧検査を行い、非接触型眼圧検査との乖離がある患者様は経過観察時も接触型眼圧検査で眼圧を評価するようにしています。また角膜の厚みも測定し、実際の眼圧より測定値が低く出ていないかなども注意しています。

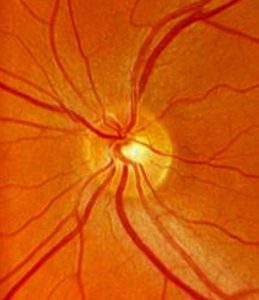
眼底検査
視神経乳頭を直接観察します。網膜の神経線維が集まって束となり、眼から出ていく部分が視神経乳頭です。緑内障では視神経の中央部のくぼみ(視神経乳頭陥凹)が広く深くなります。

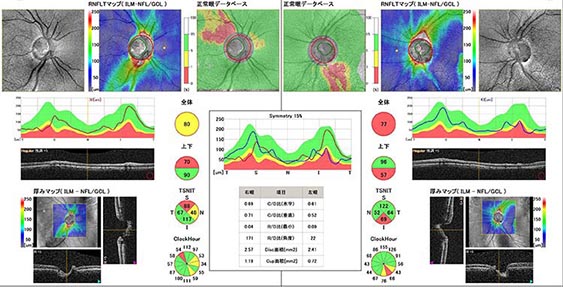
光干渉断層計(Optical Coherence Tomography; OCT)
網膜の断層写真を撮影することで、網膜(特に黄斑部)の形態を調べる検査ですが、緑内障でも極めて有用な検査です。
断層写真から網膜神経線維の厚みや、網膜内層の厚みを測定できます。
緑内障では、網膜神経線維層も、網膜内層も薄くなるため、診断に有用な検査です。
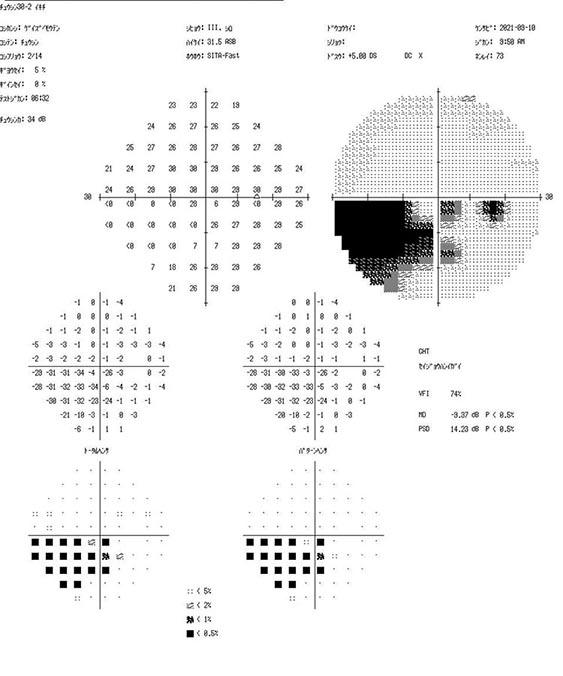
視野検査
見える範囲を調べる検査です。
種類としては動的視野検査と静的視野検査があります。
動的視野は全体的な視野を把握可能ですが、以前の検査との比較が難しい検査です。
静的視野検査は調べられる範囲が狭いものの、前回との結果の比較がしやすい検査です。
緑内障では主に静的視野検査を用いて、視野障害が進行しているかを判断します。正確に緑内障の病状を把握するためには、中心30度の範囲の視野を調べるプログラムや、中心10度を重点的に調べるプログラムなど、複数のプログラムで視野検査を行う必要があります。
当院では、緑内障の病状に合わせて複数のプログラムを用いて視野の経過観察を行っており、視野の中で最も重要な中心視野に影響が出ていないか、視野障害が進行していないか、を正確に把握するよう心がけています。
隅角検査
房水の出口である隅角を観察する検査です。診察用の細隙灯顕微鏡を用いて行います。
眼圧が高い場合は、隅角の癒着や色素沈着、新生血管など、房水の出口に物理的な流出阻害の原因がないかどうかをチェックすることが重要です。
緑内障の病型診断や、眼圧が高くなる原因を知るための大切な検査ですが、検査には経験を要し、時間もかかるため眼科医でも苦手な医師が多い検査でもあります。
当院では眼圧が高い患者様に対しては隅角検査もきちんと行い、眼圧が高くなる原因を把握するよう心がけています。

緑内障の治療
治療を開始するに当たっては、緑内障の病期,治療前の眼圧,余命や年齢,視野障害の進行,家族歴,反対眼の状況などの危険因子を考慮して、患者さんごとに目標眼圧を設定して治療を開始していきます。

目薬による治療
眼圧を下げる効果のある目薬を点眼します。具体的には、房水の産生を抑える効果がある薬や、房水の流出を促す効果がある薬を点眼して、眼圧を低下させます。もともと眼圧が高くない人でも、眼圧を下げることによって、病気の進行を抑えることができることが大規模なデータから分かってきています。
レーザー治療:選択的線維柱帯形成術
線維柱帯にレーザーを当てることで房水の流出抵抗を下げる治療です。片眼5分程度で済み、痛みや合併症もほとんどありません。原発開放隅角緑内障や落屑緑内障、ステロイド緑内障に効果が高い治療です。時間経過とともに効果が減弱することがありますが、再治療が可能です。
これまで緑内障のガイドライン上の位置づけとしては、目薬の治療を行っている症例を対象とした大規模な報告をもとに、目薬の治療で効果不十分の時に行うことが推奨されていました。しかし、2019年に超一流医学雑誌であるLancet誌に、無治療開放隅角緑内障の症例を対象とした目薬とレーザー治療の治療比較の報告が掲載され(LiGHT study)、目薬の治療と同等以上の効果があることが示されましたSelective laser trabeculoplasty versus eye drops for first-line treatment of ocular hypertension and glaucoma (LiGHT): a multicentre randomised controlled trial. Lancet 2019)。以降、開放隅角緑内障に対しては導入治療として行われるケースが増えてきており、学会でもレーザー治療の有効性が多数報告されています。また2024年には、眼圧が正常なタイプである正常眼圧緑内障に対しても、日本における多施設共同研究にてSLTの安全性と有効性が報告されました(Efficacy and safety of first-line or second-line selective laser trabeculoplasty for normal-tension glaucoma: a multicentre cohort study. BMJ open ophthalmology 2024)。そのため、近年では緑内障治療導入において第一選択として行われることが多くなってきています。
手術治療
緑内障手術は、手術の会得はもちろん、術式の選択にも豊富な経験が必要です。専門的な緑内障診療を行ってきた経験を基に、緑内障のタイプと病状により最適な手術法を選択して参ります。
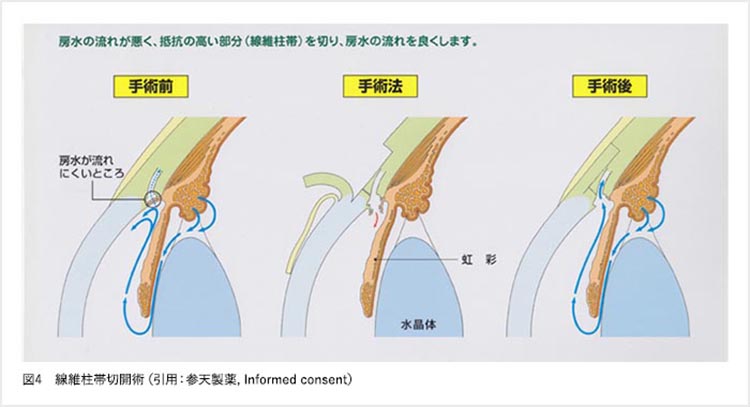
線維柱帯切開術
線維柱帯を切開することで、房水がシュレム管から出ていく際の抵抗を減らし、眼圧を下げる手術です。眼への負担が小さく、比較的短時間で可能な手術ですが、線維柱帯を切開するときに出血が起こるため、手術後はしばらく眼の中の出血によりぼやけることが多く、また眼圧下降効果は線維柱帯切除術と比較すると限定的です。
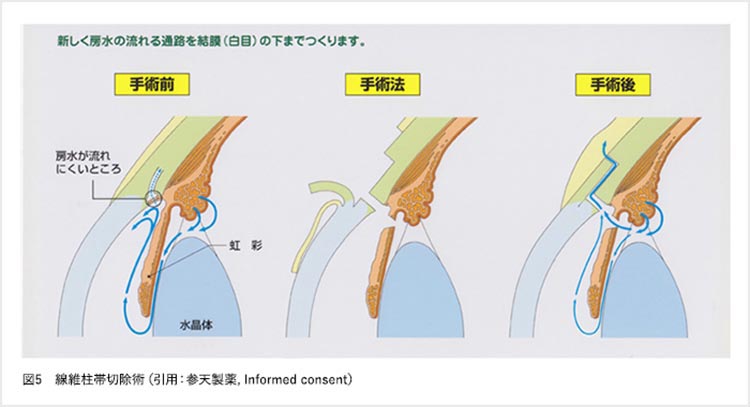
線維柱帯切除術
強膜トンネルを作成した上で線維柱帯と虹彩の一部を切開し、房水が強膜トンネルを通って結膜の下に貯まるようにすることで眼圧を下げる手術です。眼への負担の大きな手術ですが、非常に高い眼圧下降効果が期待できます。線維柱帯切開術やSLTに適応外の症例や、これらの方法でも眼圧下降が得られない症例に対しても行うことができます。
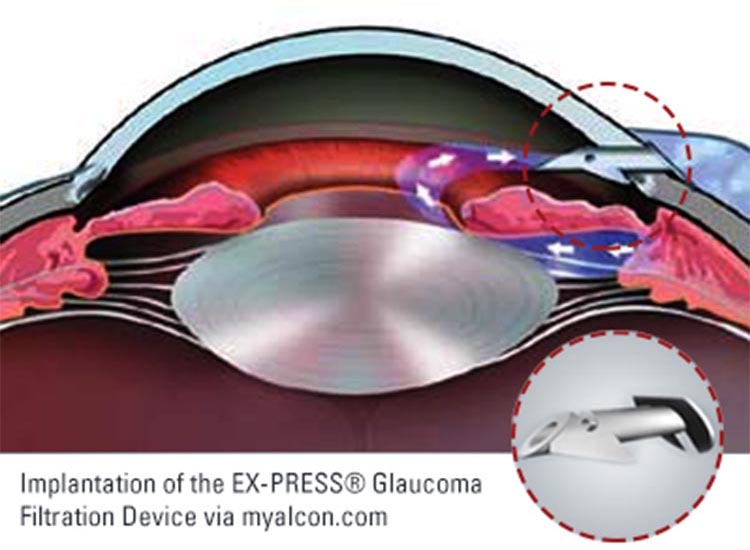
エクスプレス挿入術
房水を結膜の下に貯まるようにすることで眼圧を下げる手術で、線維柱帯切除術と似ていますが、線維柱帯の切開は行わずエクスプレスというデバイスを使用して房水を眼の外に逃がす手術です。
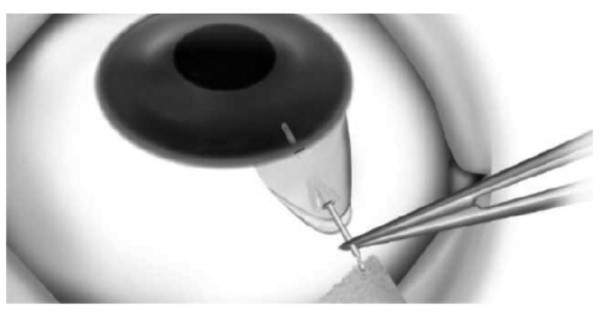
プリザーフロマイクロシャント
2022年より国内承認され使用可能となったデバイスです。エクスプレスと同じようにデバイスの内腔を通じて房水を結膜下に逃がすことで眼圧を下げる手術ですが、強膜フラップを作成する必要がないため、線維柱帯切除術やエクスプレス挿入術と比較して眼への負担が少ない手術です。
緑内障手術Q&A
1.緑内障手術はどういう時に必要ですか?
- 緑内障の治療は、眼圧を下げることで、視神経にかかる負荷を軽減し、視野が欠けていくのをなるべく抑えることです。
- 手術も欠けた視野を戻せるものではなく、眼圧を下げる目的で行います。そのため、目薬の治療や、レーザー治療などで眼圧が十分に低くなるようであれば、手術を受ける必要はありません。
- 複数種の目薬を使っていても眼圧が高い状態が続く、副作用で目薬を使用できない、といった時に手術を検討することになります。
2.緑内障手術はいくつか種類があると聞きました。どのように使い分けるのですか?
- 緑内障手術には、大きく分けてシュレム管からの房水の流出を増やす線維柱帯切開術と、房水を眼球の外の結膜下に逃がすことで眼圧を下げる濾過手術(線維柱帯切除術、インプラント挿入手術)があります。
- 線維柱帯切開術は、以前は眼の外側から行う眼外法が主流でしたが、現在は負担の少ない眼の内側から行う眼内法が主流になってきています。当院でも眼内法で行っています。
- 眼への負担は線維柱帯切開術の方が濾過手術より小さいものの、期待できる眼圧下降の程度も小さくなります。
- 線維柱帯切開術は、線維柱帯の目詰まりが眼圧上昇の主な原因である落屑緑内障や、開放隅角緑内障、ステロイド緑内障が適応となります。しかし、期待できる眼圧下降の程度は濾過手術と比べると小さいため、上記のタイプであっても眼圧や視野の状況によっては濾過手術を選択することもあります。また、線維柱帯切開術は、術後に前房出血に伴う一過性眼圧上昇の可能性が約3割程度あるため、視野障害が高度の場合にこの眼圧上昇に耐えられない可能性があり、線維柱帯切開術が行えないこともあります。
- 濾過手術としては、線維柱帯切除術の他に、エクスプレス挿入術やプリザーフロマイクロシャント手術など、デバイスを用いた濾過手術の方法もあり、緑内障の病型や視野の状況、眼圧など総合的に勘案して、眼への負担と眼圧下降効果のバランスが最も適していると思われる術式を選択します。
- 隅角が癒着してしまう血管新生緑内障や、ぶどう膜炎などに続発して生じる続発緑内障には線維柱帯切開術は行なえませんので、濾過手術を選択します。これらの緑内障では、エクスプレス挿入術やプリザーフロマイクロシャント手術は内腔閉塞を生じる可能性が高いため、通常は線維柱帯切除術を行います。
- このように、緑内障の病型や眼圧・視野の程度により総合的に判断して手術の方法を選択していきます。
3. 緑内障の手術を受けた後、また手術が必要になることはありますか?
- 緑内障手術を行ってから時間がたつと再度眼圧が上がってくることはあり得ます。それは、線維柱帯切開術であれば、シュレム管から先の集合管が細くなってきたり、切開を行った場所がまたふさがってきたりすることで、眼圧が上がってくることがあるためです。濾過手術では、眼球の外に房水を逃がすための通り道が癒着などで流れが悪くなることで眼圧が上がってくることがあります。
- そのため、手術後に眼圧がまた上がってきた場合には、再度手術を行うことがあります。その場合にも、どの手術を行うかは状態によって総合的に判断していくことになります。
4.手術後は生活の制限はありますか?
- 手術の当日は入浴や洗眼は控えていただきます。翌日からは首から下の入浴は可能ですが、洗顔や洗髪は、線維柱帯切開術では手術後3日間、濾過手術では5日間控えていただきます。
- 軽い運動や散歩に関しては翌日から可能です。
- 激しい運動や水泳に関しては、線維柱帯切開術後は2週間、濾過手術後は1ヶ月は控えて下さい。(濾過手術後は感染に対する抵抗力が下がりますので、できれば生涯にわたり水泳は控えていただくほうが望ましいと言われいます。)
- 飲酒や喫煙はたしなむ程度であれば翌日から可能です。
- 読書やパソコンなど、眼を使う作業に関しては制限ありませんが、無理のない範囲で行って下さい。
