当院の白内障手術の特徴
眼科手術のエキスパートである院長が全ての手術を執刀
白内障の手術は、眼科手術の中では最も基本的で安全性の高い手術であり、近年では多くの施設が手掛けています。多くの場合は定型的な手術で行えますが、手術中の状況によっては硝子体手術に必要な技術を要するような複雑な追加処置が必要になることもあります。また、手術はやって終わりではなく、その後の経過観察も重要です。当院では、白内障手術はもちろん、眼科手術の中で最も難易度が高い硝子体手術まで熟練し、複数の施設で手術を執刀・指導するエキスパートの院長が全ての手術を執刀・経過観察いたします。
3D手術支援システムを用いた精度と安全性の高い手術
当院では3D手術支援システム(NGENITY®)を導入しており、通常の光学顕微鏡と比較して極めて解像度の高い映像で手術を行うことで、正確性の高い手術を追求しています。術中ガイダンスシステムも搭載しており、眼内レンズの固定位置の確認も高精度で行えます。
また光学顕微鏡と比較して弱い光での手術が行えるため、手術中の眩しさや光障害リスクの低減が可能です。
巷には白内障手術の速さをうたうクリニックはよくありますが、速さ優先で行う手術は眼への負担(特に角膜への負担)が大きくなります。数分の手術時間の違いより、仕上がりの丁寧さの方が遥かに重要です。当院では3D手術支援システムを用いた正確性の高い手術を行うことで、手術時間最優先ではなく、仕上がりの丁寧さにこだわった手術を心がけています。
通常の手術では困難な難症例白内障にも対応
白内障手術専用機では、術中に生じる状況によっては対応できない場合があります。当院では網膜硝子体手術まで行える設備があり、通常の白内障手術では難しい難症例白内障にも対応しており、あらゆる白内障に対応可能です。
豊富な眼内レンズラインナップと患者様ごとの丁寧な眼内レンズ選択
手術に用いる人工レンズは種々の種類や度数があり、レンズや度数の選択は患者様のライフスタイルによって変わります。正確な術前検査を行えても、患者様個別の状況に応じたレンズ選択・度数選択ができなければ、手術後の満足度を高めることができません。当院では単焦点レンズ・多焦点レンズともに豊富な種類を用意しており、レンズの種類や焦点距離等、患者様個別のライフスタイルに応じた選択ができるよう、丁寧な説明と眼内レンズの選択をしてまいります。
痛みのない麻酔と眼への負担の少ない手術
手術中の痛みは患者様の大きな心配点の一つかと思います。当院では痛みがなるべく少なくなるような麻酔と、眼への負担の少ない小さい極小切開で手術を行っています。
忙しい方でも安心、両眼同日の手術も対応
仕事への影響を最小限にするスケジューリングが可能
白内障手術は原則的に片眼ずつの手術が推奨されますが、仕事などで忙しい方や、強度近視など片眼ずつの手術では不同視(ガチャ目)がきつくなる方では、両眼同日の手術も行っております。また肉体労働以外であれば、手術当日からの仕事も可能で(保護メガネ装用を推奨)、翌日の検診は必須になりますが翌日も検診後は仕事をしていただけます。その後の通院も、仕事への影響を最小限にするスケジューリングが可能です。
手術日に関しても、ご都合に合わせて月曜日と金曜日からお選びいただくことが可能です。
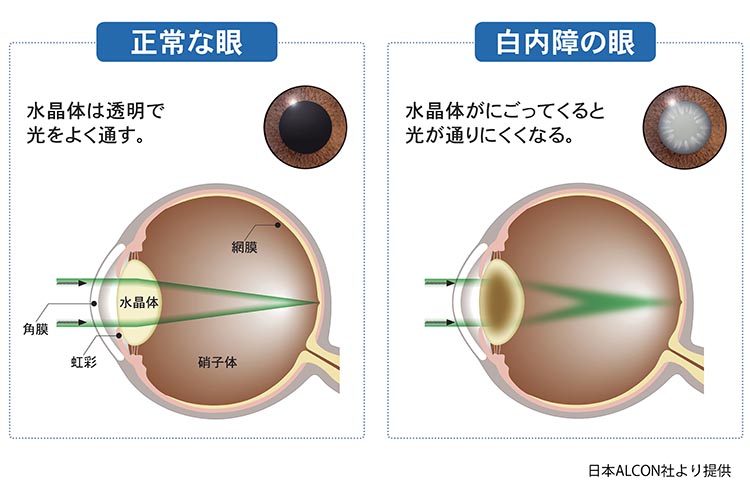
白内障とは?
白内障は、眼の中のレンズに相当する水晶体が濁って見えづらくなる病気です。水晶体が濁り始めると光が散乱するため、霞んだり、物が二重に見えたり、まぶしく見えるなど様々な症状が出現し、進行すれば視力が低下して眼鏡でも矯正できなくなります。また、乱視や近視がつよくなるといった屈折異常を伴うこともあります。
水晶体の濁り方により、核白内障、皮質白内障、前嚢下白内障、後嚢下白内障などの種類があります。白内障の原因としては、加齢、外傷、糖尿病、ステロイド、アトピー性皮膚炎、強度近視などがあります。
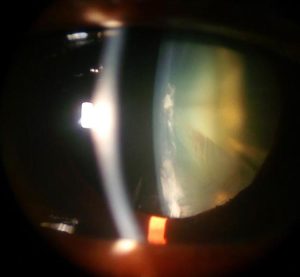
水晶体の中央部の核が黄色く濁り、
またその周囲の皮質が放射状に濁っている
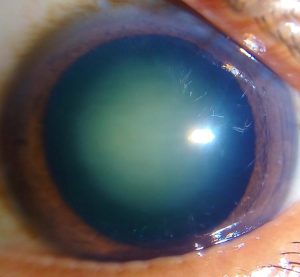
水晶体の中央部の核が黄色く濁っている
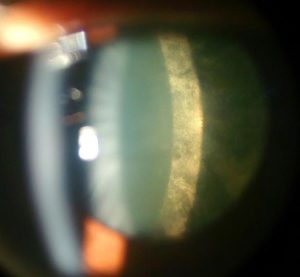
水晶体嚢の後面が全体的に濁っている
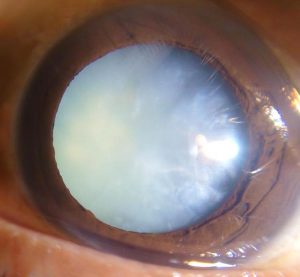
水晶体全体が真っ白に濁っている
白内障の手術治療
残念ながら一度濁った水晶体をもとに戻すことはできません。進行した白内障に対しては、濁った水晶体を取り除き、眼内レンズを挿入する手術を行います。
手術は点眼麻酔のみで痛みなく受けていただけることが多いですが、痛みが残る場合は結膜に注射の麻酔を追加することがあります。近年では白内障手術は2mm強のごく小さな傷で行えます。
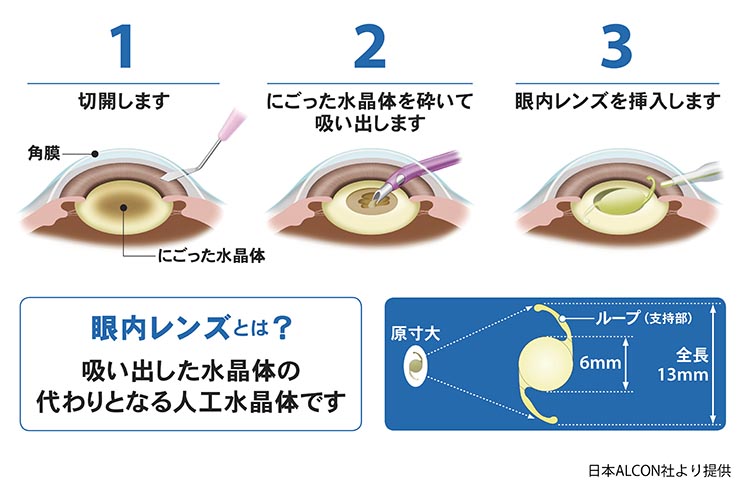
水晶体は極めて薄い袋(水晶体嚢)に包まれており、周りを360度毛様小帯という支えで毛様体に固定されています。手術の手順は、麻酔後にまず黒目の表面の透明な膜である角膜の辺縁に小さく切開を入れ、処置具を出し入れする通り道を作ります(下図1)。その後水晶体嚢の前面をピンセットで円形に剥き、超音波で振動する処置具を用いて、眼の中を清潔な水で満たしながら水晶体の中身を砕いて吸い出し(超音波乳化吸引術、下図2)、残した水晶体嚢の中に眼内レンズを挿入します(下図3)。
白内障が高度に進行し核が固くなっている場合は、切開を大きく行い水晶体をまるごと取り出す方法もあります(水晶体嚢外摘出術)。また、水晶体嚢や嚢を支える組織が弱い場合はうしろの硝子体を切除し、眼内レンズを挿入したのちレンズのループを強膜に埋め込んで固定します(硝子体切除術+眼内レンズ強膜内固定術)。
当院では網膜硝子体手術まで行える設備を備えており、高度な白内障や水晶体の支えが弱い症例など、あらゆる状況に対応が可能です。白内障の状態に応じて最適な術式を選択して参ります。
3D手術支援システム
当院では最先端の3D手術支援システムを使用した手術を行っています。3D ビデオHDRカメラで撮影した映像をハイスピードで最適化し、デジタル高解像度3D 4Kモニターと専用の偏光メガネによって、繊細な眼底組織をこれまでになく鮮明で奥行きのある表現が可能となりました。
そのため、これまでより精密な操作が可能となり、手術精度の向上が期待できます。また光学顕微鏡と比較して、低光量でありながらも高度な映像処理が可能であり、手術中の網膜に対する光の悪影響(網膜光毒性)を減らすことができます。
また、術中ガイダンス機能も搭載しており、高精度な眼内レンズの位置決めが可能です。
単焦点眼内レンズについて
白内障手術では濁った水晶体を除去しますが、レンズの役割をしていた水晶体がなくなると網膜にピントが合わなくなるため、水晶体の替わりとなる人工のレンズを眼の中に挿入します。
このレンズに関しては、多くのメーカーから多種のレンズが販売されています。当院では日本アルコン、ニデック、AMOといった眼内レンズに定評があるメーカーを中心に眼内レンズを扱っております。
単焦点眼内レンズは健康保険適応であり、健康保険の負担の範囲内で手術を受けられます。
2000年代前半までは単焦点レンズは付加機能がありませんでしたが、近年では乱視矯正用レンズをはじめ、低加入度数分節眼内レンズや、焦点深度拡張レンズなどの単焦点レンズも使用できるようになってきました。
当院では、多焦点レンズを選択されない患者様でもライフスタイルに応じて満足度を高められるよう、単焦点レンズでも患者様のご希望に応じて選択していただけるようにしております。
多焦点レンズのみならず単焦点レンズでも様々な特性が付加されたレンズが出てきておりますが、「自然な見え方」や、「光学的な無駄の少なさ」という点では、通常の単焦点レンズが最も優れており、通常の単焦点レンズ=低品質・低性能というわけではありません。また網膜や視神経などに病気がある場合など、患者様の眼の状態によっては通常の単焦点レンズが最善のケースも稀ではありませんので、検査結果に応じて相談していきます。
単焦点レンズを使用する場合は、大まかには手元に焦点を合わせるか、遠くに焦点を合わせるかになることが多いです。しかし、ライフスタイルによっては、両眼で見たときのバランスを取れる範囲内で左右の眼の度数に差を持たせることで、両眼で見た際に手元と遠くの両方をカバーするモノビジョン法や、中間距離に合わせることがライフスタイルに合う患者様もいらっしゃいます。患者様の生活スタイルによって適切なレンズと焦点距離をご提案いたします。
クラレオン
- 当院では、通常の単焦点レンズとして、主に日本アルコン社のクラレオンを使用しています。
- クラレオンは高性能で新しい疎水性アクリル素材を使用しており、レンズの表面が滑らかで広域かつ鮮明な視覚を長期的に維持できるように設計されています。また、アルコン独自開発のエッジデザインにより、後発白内障を抑制し、眼内レンズの弱点であった、光の輪や半輪が見える異常光視症が軽減すると言われています。
- 特別な付加機能はありませんが、高性能の新しい素材で光学的な無駄もなく、単焦点レンズとしては現時点で理想的なレンズと言えます。

低加入度数分節眼内レンズ(レンティスコンフォート)
- レンティスコンフォートは、中間距離に相当する1.5D相当の度数を部分的に加入するdual monofocal design(2つの異なる単焦点機構)を採用することで、遠方から中間距離までが見やすくなることが期待できる単焦点眼内レンズです。
- 多焦点レンズに独特なハロやグレア、コントラスト感度低下は多焦点レンズと比較するとやや少ないと言われています。
- 遠くに焦点を合わせた場合、手元視力は多焦点レンズや手元に焦点を合わせた単焦点レンズほどは期待できませんので、多くの場合近用眼鏡が必要になります。
- 健康保険適応で、追加負担なく手術を受けていただけます。
- 一方で、レンズの形状が独特であるため、瞳孔が小さい方や、チン小帯(水晶体の支え)が弱い方など、眼の状態によっては使用できないことがあります。また、緑内障や網膜疾患がある方に対しても勧められません。
焦点深度拡張レンズ(テクニスアイハンス)
- テクニスアイハンスは焦点深度曲線がなだらかになるように設計された単焦点レンズであり、遠方から中間距離まで焦点が合うことが期待できます。(約+0.5D程度の加入に相当すると言われています)
- 多焦点レンズに独特なハロやグレア、コントラスト感度低下は非常に少ないと言われており、「単焦点レンズの良いところを残しつつ見える範囲が広がったレンズ」と言えます。(後述の通り、完全な上位互換という訳ではありません)
- 遠くに焦点を合わせた場合、手元視力は多焦点レンズや手元に焦点を合わせた単焦点レンズほどは期待できませんので、多くの場合近用眼鏡が必要になります。
健康保険適応で、追加負担なく手術を受けていただけます。 - 一方で、光学的な性能が通常の単焦点レンズより全ての面で優れている訳ではありませんので、緑内障や網膜疾患がある方への適応に関しては、多焦点レンズやレンティスコンフォートほどではないものの、慎重に検討する必要があります。

多焦点眼内レンズについて
単焦点眼内レンズ
(遠くにピントを合わせているため手元がぼやけて見えます)

多焦点眼内レンズ
(手元も遠くも両方ピントが合い鮮明に見えます)

- 白内障手術で用いる人工レンズには単焦点眼内レンズと多焦点眼内レンズがあります。
- 単焦点眼内レンズは1か所にピントが合うレンズであり、例えば遠方にピントを合わせた場合には、近方はピントが合わずぼやけて見えます。そのため、手術後は手元用の眼鏡が必要になります。逆に手元にピントを合わせた場合は、遠くがぼやけて見えるため、手術後に遠見用の眼鏡が必要になります。
- 多焦点眼内レンズは複数個所もしくは連続的にピントが合うレンズです。レンズの種類により、見え方の差はありますが、近方と遠方の両方が裸眼で見やすくなります。
- 当院では複数の多焦点眼内レンズに対応しており、患者様の生活スタイルや趣味など、どういったシチュエーションでの見え方を重視するか相談の上で、最適な眼内レンズをお選びいただくようにしております。
- 元々の眼の状態や病気の有無により、多焦点レンズが勧められない事があります。
多焦点眼内レンズ白内障手術後の見え方について
- 夜間に明るいライトを見ると、周りに光の輪が見えたり(ハロー)、光が滲んで見えたり(グレア)します。また、ものの濃淡が少しはっきりしない(コントラストの低下)、薄い膜が一枚かかったように見える(waxy vision)、夜間の視力の低下など、手術前と見え方の違いを感じることがあります。
- 手術後の見え方は、予想した通りにならないこともあります。また手術後の見え方に慣れるまで、時間がかかることがあります。
- 手術後は、必ずしも全ての方が眼鏡不要になるわけではなく、眼鏡やコンタクトレンズによる矯正が必要になることがあります。

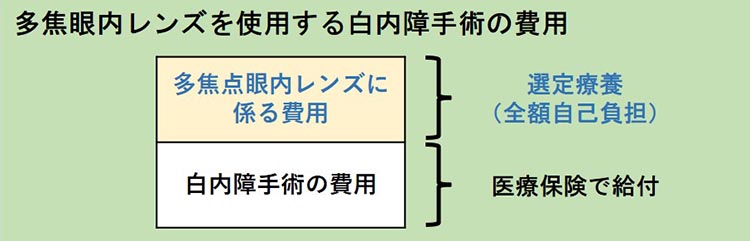
選定療養について
選定療養とは、患者さんご自身が選択して受ける追加的な医療サービスで、その分の費用は全額自己負担となります。令和2年4月より、術後の眼鏡装用率の軽減を目的とした多焦点眼内レンズを使用する白内障手術は、厚生労働省が定める選定療養の対象となりました。
当院で使用している多焦点レンズ
| 名称 | テクニス シンフォニー | テクニス シナジー | ファインビジョン | クラレオン パンオプティクス | クラレオン ビビティ | インテンシティ | ミニウェルレディ ミニウェルプロクサ |
|---|---|---|---|---|---|---|---|
| レンズ 外観 |  |  |  |  |  |  |  |
| 構造 | エシュレット 回折型 | ハイブリッド 回折型 | 回折型 3焦点 | 回折型 3焦点 | 波面制御型 焦点拡張 | フーリエ回折型 | 累進焦点 焦点拡張 |
| 乱視矯正 | ○ | ○ | ✕ | ○ | ✕ | ○ | ○ (プロクサ✕) |
| 焦点距離 | ∞~60cm | 2焦点+焦点深度拡張 ∞~60cm・35cm | 3焦点 ∞・60cm・35cm | 3焦点 ∞・60cm・40cm | ∞~45cm | ∞・133cm・80cm ・60cm・40cm | ∞~45cm (プロクサ∞~35cm) |
| グレア ハロ | やや少ない | ややあり | やや少ない | やや少ない | 少ない | やや少ない | 少ない |
| メーカー | J & J Vision | J & J Vision | BVI | Alcon | Alcon | Hanita Lenses | SIFI MedTech |
| 選定療養 | ○ | ○ | ○ | ○ | ○ | ✕ | ✕ |
| 特徴 | エシュレット回折構造により焦点深度を拡張することで、遠方から中間距離まで自然な見え方を実現したレンズ。ハロやグレアが少なめでコントラスト感度も良好であるという特徴がある。一方で手元の焦点はやや合いづらい。 | シンフォニーとテクニスマルチフォーカルを合わせたような特徴を持ち合わせたレンズ。遠方から中間までの連続焦点に加えて手元も見やすいような加入がされている。一方で、ハロやグレアはやや多い。 | 遠方、中間、近方に度数を加入した3焦点レンズで、アポダイゼーションというレンズ中央と周辺部で異なる構造にすることで、瞳孔径が大きくなる暗所で遠方に割り当てられる光の量が多くなり、ハロやグレアの低減を実現している。 | 従来の2焦点レンズでは弱くなりがちな中間距離にも度数加入をすることで、遠方・中間・手元まで見やすいように工夫されたレンズ。ハロ・グレアは若干あるものの、明視域が広く、明所・暗所ともにコントラスト感度が良好に保たれている。 | X-Waveテクノロジーによる焦点拡張レンズ。回折型とは異なり、遠方から中間距離まで自然な見え方を実現し、暗所でのハロー・グレアも出にくいため、夜間運転される方にも勧めやすい多焦点レンズ。 | DLUテクノロジーを採用した5焦点眼内レンズ。従来の3焦点に比べ光学ロスが少なく、遠方から近方まで全ての距離で良好な見え方を実現している。また、ハロやグレアも少なく、夜間の運転にも適している。 | 球面収差を利用して連続的にピントの合う幅を広げるEDOF(焦点拡張)構造。遠方から中間距離まで自然な見え方を実現し、暗所でのハロ・グレアも出にくい。ミニウェルレディでは近方がやや弱いと言われるが、両眼に使用する場合には優位眼にミニウェルレディを、非優位眼にミニウェルプロクサ(近見重視モデル)を使用することで、近方視を補うことが可能。 |
白内障手術の合併症について
眼科に限らず手術は全て合併症が生じる可能性があります。白内障手術の合併症としては以下のようなものがあります。
- 術中合併症として、虹彩損傷、水晶体後嚢破損、毛様小帯断裂、水晶体核落下などがあり、嚢外摘出術への変更や硝子体手術、眼内レンズ強膜内固定術などの追加処置を要する事があります。
- 程度の差はあるものの必発のものとして、結膜下出血(白目が赤くなります)、角膜浮腫、虹彩炎、痛みがあります。特殊なケースを除き自然によくなりますので、大きな問題になることはまずありません。
- 術後に眼圧(眼の硬さ)が上がることがあり、必要に応じて薬物治療を行います。
- 眼内レンズの度数は眼の長さなどから予測式で算出して、希望の焦点距離に応じた度数を選択しますが、眼の個性や眼内レンズの個体差などのため、予測値からズレを生じる事があります。眼鏡調整等で対応いたします。
- 稀にしか起こりませんが再手術が必要になったり、見え方に影響が生じる可能性が大きいものとして細菌性眼内炎(傷口から眼に細菌が入る)、網膜剥離、駆逐性出血(網膜の下の脈絡膜で生じる出血)、水疱性角膜症(角膜内皮細胞が減って浮腫を生じ、角膜が濁った状態になる)、交感性眼炎、網膜動脈閉塞症があります。状況により再手術や薬物治療が必要になりますが、治療を行っても後遺症が残る可能性があります。
- 後発白内障:手術から時間が経つと、眼内レンズを挿入した水晶体後嚢が混濁して視力が低下することがあります。水晶体後嚢に切開を入れる簡単なレーザー治療を行うことで再び見えやすくなります。
白内障手術Q&A
1.白内障と診断されましたが、手術が必要ですか?
- 白内障は加齢とともに出てくるものなので、高齢者になれば誰もが白内障は生じます。ほとんどの白内障はゆっくりと進行するため、特殊な状況を除いて手術の緊急性はなく、見え方に不自由がないようであれば、手術を急ぐ必要はありません。白内障の手術が必要なのかどうかは、ご本人が現在の見え方に不自由かどうかで決めていただけます。
- 手術後は一定期間通院が必要になりますので、見えづらさはまだそれほど強くない場合でも、通院が大変になる前に手術を受けるという選択肢もあります。
- 閉塞隅角緑内障の場合は、白内障手術が根治的治療になるため、白内障の程度が軽く視力低下がなくても手術をした方が良い場合があります。
2.白内障で失明することはありますか?
- 白内障は放置して高度に進行すると、いずれは失明まで至る可能性があります。医療の整備されていない発展途上国では、いまだに失明原因の第一位が白内障です。
- 医療の整った日本では、白内障で失明まで至るまで放置する方はほとんどいません。
- 白内障が進行して水晶体が膨隆し、閉塞隅角緑内障や急性緑内障発作が生じてしまうと、視神経が障害を受け失明することがあります。
3.白内障手術を早く受けるメリットとデメリットはなんですか?
- 近年の白内障手術は傷口もきわめて小さく、また手術機器も進歩しているため、安全性は極めて高い手術になっていますが、白内障が高度になってからの手術は、術中合併症が生じる可能性が高くなるため、あまり進行する前の手術の方が安全に行えます。(もちろん白内障がごく軽度で不自由もなく、視力も低下していない状況での手術は勧められません)
- また、白内障手術を受けた方は、受けていない方と比べて認知症や転倒による骨折のリスクが低いという報告もあります。
- 一方で、眼内レンズ(特に多焦点レンズ)は徐々に進化していますので、手術を待つことでより良いレンズを選べるようになる可能性があります。
4.手術を受けると近視や乱視は治りますか?
- 手術後にどのあたりを裸眼で見やすくするかは、ご本人のご希望に沿う事ができます。強度近視の方でも近視をなくして遠くを見やすくすることもできますし、逆に近視のない方に意図的に近視になるようにして手元を見やすくすることもできます。
- 角膜が原因の乱視が強い場合、乱視矯正レンズの適応になることがあります(全ての方に適応になるわけではありません)。乱視矯正用レンズを用いた場合、乱視が軽減することが期待できます。
- 円錐角膜など、乱視の原因によっては乱視の程度が強くても適応とならないことがあります。
5.血液が固まりにくくなる薬を飲んでいますが、手術は受けられますか?
白内障手術の傷口は2~3mm程度と極めて小さく、またほとんど出血しないため、血液が固まりにくくなる薬を飲んだままでも安心して手術を受けていただけます。
6.レーシックやICL手術を受けていても手術を受けられますか?
- レーシック後の方でも白内障手術は問題なく受けていただけます。しかし、角膜を削っているため、手術後の度数計算にズレが生じる可能性が高まります。近年ではレーシック後でも精度が高い計算方法が出てきていますが、それでも非レーシック眼と比較すると精度が落ちます。
- ICL手術後でも白内障手術は受けられます。ICLを除去した上で白内障手術を行います。
7.手術は痛いですか?また時間はどれくらいかかりますか?
- 手術の際は、目薬の麻酔を用います。ほとんどの方は目薬の麻酔のみで痛みなく手術を受けていただけます(触れる感触や圧迫感は感じます)。もし目薬の麻酔のみでは痛みが若干残る場合は、白目のところに注射の麻酔を追加します。これらの麻酔でほぼ無痛で手術を受けていただくことができます。
- 麻酔が切れた後は、異物感のような感覚がでることがありますが、強い痛みを感じることはほとんどありません。
- 手術時間は、それほど進行が高度でない白内障であれば、当院では5-10分程度です。高度に進行した白内障や、チン小帯(水晶体の支え)が弱い方、瞳孔の開きが悪い方は手術時間が長くなることがありますが、20分以上かかることは稀です。
8.手術を受ける施設はどのように選べば良いですか?
- 白内障手術は手術機器や顕微鏡が進歩し、安全性が向上して手術時間も短くなってきたことから、当院を含めクリニックでも手術を行う施設が増えてきました。一方で、術中や術後の合併症のリスクが全くないわけではなく、手術後の見え方も全ての患者様が期待通りの結果になるとは限りません。(合併症の詳細は「白内障手術の合併症について」の項目をご覧ください。)
- そのため、手術を受ける際には施設の選び方が重要になってきます。総合病院や大学病院での手術は、入院手術も選べるメリットがありますが、執刀医は指名できないことが多く、教育機関でもあるため、経験が浅い若手医師の執刀になることも多くあります。
- 施設によっては手術の執刀は外部の医師が行い、術後に執刀医との話が全くできない施設もあります。全ての患者様が、手術後の経過が期待通りになるとは限らない以上、手術後にも「執刀した医師の診察を受けたり、相談したりする機会が(毎回ではなくても)あるかどうか」は非常に重要です。手術を受ける施設は、手術について十分な説明を受けられるか、手術の経験が十分にある医師が執刀するか、手術後も必要な時は執刀医の診察や説明を受けられるか、等で決めるのが良いと思われます。
9.手術は入院が必要ですか?
- 白内障手術自体は手術時間も短く、局所麻酔で行うためお身体への負担はほとんどない手術ですので、医学的な管理という観点からは入院は必要ありません。高度認知症などのため全身麻酔での手術が必要な場合は入院が必要になります。
- 入院の場合は、手術以外に入院に関わる費用も発生するため、入院での治療は費用面でも高くなります。
- まれに目薬をするのが大変だから入院で受けたいとおっしゃる患者様がいらっしゃいます。手術後の目薬は2-3週間程度は3種類、その後3か月までは1種類を継続する必要があり、入院で手術を受けたとしても手術翌日には退院になるため、入院で手術を受けたとしても、ご自分での目薬を行わなくてよくなるわけではありません。
10.白内障手術の費用はどれくらいですか?
- 白内障手術は保険適応の手術です。そのため、手術費用は保険の負担率によって変わります。眼内レンズまで保険適応の単焦点レンズの場合、1割負担の方だと片眼約15000円、3割負担の方だと約45000円です。
- 多焦点レンズの場合は選定療養または自由診療となります。選定療養の場合は、手術部分は保険が適応されますので、上記の金額に加えて、多焦点レンズ部分は自費でご負担いただく形になります。自由診療の場合は全額自己負担となります。
- お選びいただく多焦点レンズの種類によりますが、当院では選定療養のもので片眼約15万円~33万円(税別)程度、自由診療のもので60~70万円(税別)程度です。
11.多焦点レンズを選べば眼鏡は全く必要なくなりますか?
- 多焦点レンズを選ばれた方は、8割程度は眼鏡が全く必要なくなると言われています。2割程度の方は、手元の細かい字を見るためには眼鏡が必要だったり、遠方をしっかり見たい時に眼鏡が必要になることがあります。
- このように、多焦点レンズを選んでも必ずしも眼鏡が不要になる訳ではありません。
12.眼内レンズはどれくらいもちますか?また眼内レンズの入れ替えは可能ですか?
- 眼内レンズは半永久的に持ちますので、生涯に渡ってご使用いただけます。
- 眼内レンズの入れ替えは、手術から1ヶ月以内であれば組織が癒着していないため可能です(ただし原則的に自費診療になります)。1ヶ月以上たつと、組織が癒着するため基本的には勧められません。
- 外傷やチン小帯脆弱などが原因で眼内レンズがずれてしまったり、眼内で落ちてしまった場合は、摘出して新しい眼内レンズを縫い付けて固定する手術を行います。この場合は保険適応で手術が可能です。
13.手術後は生活の制限はありますか?
- 手術の当日は入浴や洗眼は控えていただきます。翌日からは首から下の入浴は可能ですが、洗顔や洗髪は手術後3日間は控えていただきます。
- 軽い運動や散歩に関しては翌日から可能です。
- 激しい運動や水泳に関しては1ヶ月程度お控えいただきます。
- 飲酒や喫煙はたしなむ程度であれば翌日から可能です。
- 読書やパソコンなど、眼を使う作業に関しては制限ありません。
14.手術後はいつから車の運転ができますか?また仕事はいつから可能ですか?
- 手術後いつから運転が可能かは、手術後の視力の出方によります。翌日から裸眼で1.0見える方もいれば、手元にピントを合わせた方では裸眼では0.1で眼鏡をかければ1.0という方もいらっしゃいますし、眼鏡をかけても翌日は0.6程度という方もいらっしゃいます。裸眼で翌日から視力が良く出る方は、翌日から運転が可能です。眼鏡をかければ視力が出るものの、裸眼では運転に十分な視力が出ない場合は、眼鏡を早めに作成していただければ運転が可能です。
- 眼鏡をかけても翌日はまだ運転に十分な視力が出ない方は、眼の状態が落ち着いて視力が出るようになったら運転していただけます。
- このように、患者様によりかなり差がありますので、運転の可否に関しては担当医にご確認ください。
- 仕事に関しては、デスクワークであれば翌日から可能です。肉体労働に関しては、3日間程度は控えていただくことが望ましく、1週間程度は保護メガネをしての就労をしていただくよう勧めています。
